Если у вас появились одиночные или множественные шишки на венах на ногах, не следует откладывать визит в поликлинику. Эти образования не просто косметический дефект, а по всей вероятности признак варикоза.
Варикозная болезнь развивается вследствие растяжения стенок кровеносных сосудов и ослабления венозных клапанов. На фоне этих патологических изменений кровь застаивается, вены дополнительно растягиваются, и появляются визуально заметные уплотнения в виде узелков.
Обратите внимание: Согласно принятой у нас медицинской терминологии, шишка на вене — это варикозный узел, т. е. локализованная аневризма (растяжение) при которой участок сосуда выступает.
Конкретная причина развития варикоза ног пока остается невыясненной, и заболевание считается полиэтиологическим (многофакторным). Считается, что есть связь с генетически детерминированными дефектами соединительной ткани. Есть мнение, что проблемы с венами нижних конечностей — это цена, которую человек платит за прямохождение.
Болезнь требует комплексной терапии, а в запущенных случаях — хирургического вмешательства. Лечением патологий вен ног занимаются врачи-флебологи и сосудистые хирурги.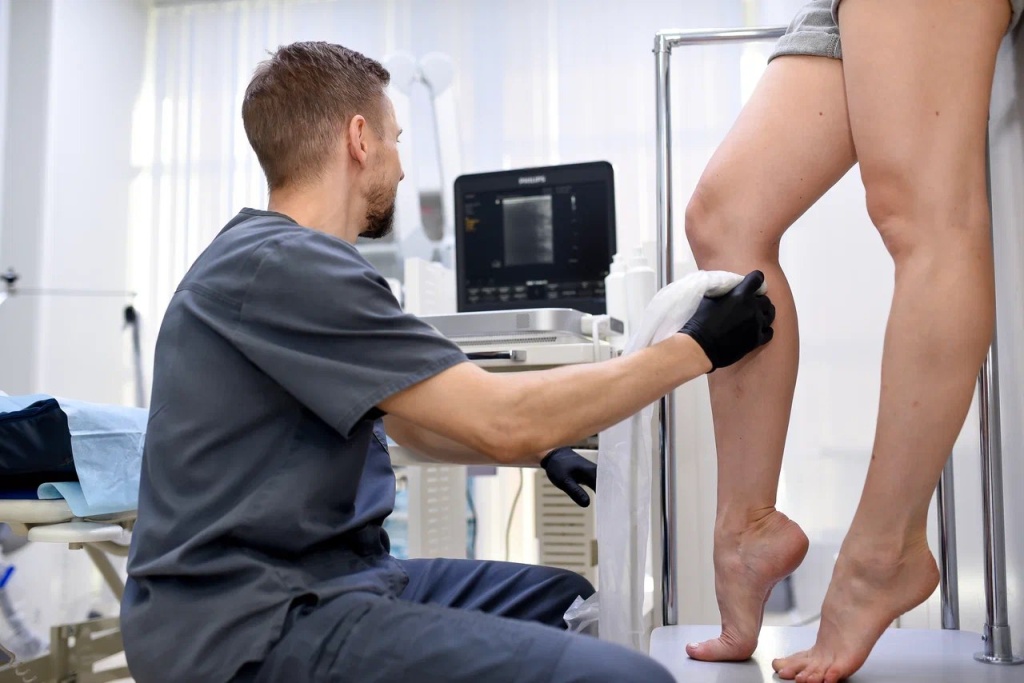
Варикозная болезнь
Варикозная болезнь — это воспаление, деформация и растяжение глубоких, коммуникантных и внутрикожных венозных сосудов. Появление нескольких шишек на венах говорит, что патологический процесс прогрессирует, и сосуды фактически кричат «SOS»!
Обратите внимание: По статистике заболеваемость варикозом среди женщин в 4-5 раз выше, чем среди мужчин их возраста.
Варикозное расширение вен никогда не проходит само, и в отсутствие адекватных мер размер и количество шишек будут только увеличиваться. Если срочно не начать лечение варикоза, могут развиться такие осложнения, как трофические язвы.
Этиология и факторы риска
В неизмененных сосудах ног отток крови вверх происходит за счет разности давления между периферическими сосудами, а также давлению мускулатуры и сухожилий. В связи с особенностями строения вен тонус их стенок невелик, но повышается при сигналах из сосудодвигательного центра нашего мозга.
Главным фактором риска варикозного расширения вен является дисфункция венозных клапанов. Она приводит к обратному току и застою крови. При этом сосудистые стенки растягиваются, и вены деформируются. На фоне низкой физической активности мускулатуры голеней и стоп воспалительный процесс в переполненных кровью венах вызывает деформацию клапанного аппарата.
Прочие факторы риска развития варикоза вен нижних конечностей:
- генетическая предрасположенность (отягощенная наследственность);
- чрезмерная систематическая нагрузка на ноги;
- лишний вес и ожирение;
- гиподинамия;
- беременность;
- ношение неудобной обуви.
Слабость клапанов и венозных стенок чаще развивается у пациентов, близкие родственники которых страдали от варикоза. Нагрузка на ноги часто связана с характером работы. В группе риска люди, работающие в основном стоя или сидя за столом. Нагрузка на нижние конечности возрастает при наличии лишних килограммов, в т. ч. при диагностированном ожирении.
В период вынашивания ребенка у женщин изменяется гормональный фон и возрастает общий объем циркулирующей крови. Сочетание этих факторов дает огромную нагрузку на венозные сосуды ног.
Сдавлению сосудов и нарушению оттока крови часто способствует неудобная обувь. Варикоз у женщин может развиваться при постоянном ношении туфель на шпильках.
Шишка может сформироваться после лазерной терапии, когда пациент после коагуляции патологически измененного сосуда рано допустил чрезмерную физическую нагрузку или тепловое воздействие (например, посетил сауну). Для профилактики появления новых узлов больным после операции рекомендуют обязательное ношение компрессионного белья (чулок), отказ от ношения тяжестей и посещения бани. Эти ограничения предписывается соблюдать на протяжении как минимум 2-3 недель.
Рецидив также возможен при недостаточно интенсивном и длительном воздействии лазерного луча на пораженный сосуд. Данная ситуация рассматривается как послеоперационное осложнение.
Патогенез
Развитие варикозного расширения начинается с дисфункции венозных клапанов. При ней определенный объем крови возвращается назад под действием силы тяжести, и появляются застой. Гладкомышечные элементы сосудистых стенок растягиваются.
На определенном участке эластичность вены снижается, а диметр сосуда увеличивается. Вена удлиняется и сгибается, а в зоне изгиба застой крови становится хроническим, что и проявляется формированием узла. Рубцовые изменения в сосудах вызывают появление подкожных узлов, выступающих гроздьями. Стенки вен атрофируются, а их нервы погибают, в связи с чем тонус нарушается окончательно и необратимо.
Классификация варикозного расширения вен
В российской клинической практике принято различать три стадии варикозной болезни вен нижних конечностей:
Стадии варикоза:
I. компенсированная;
II. субкомпенсированная;
III. декомпенсированная.
На первой стадии пациент ни на что не жалуется, но характерные изменения в кровеносных сосудах (в частности, телеангиэктазии) определяются при визуальном осмотре.
При субкомпенсированном варикозе вен к ярко выраженным внешним признакам добавляются вечерние отеки ног, ночные судороги икроножных мышц и практически постоянное ощущение тяжести и распирания.
На декомпенсированной стадии нарушения микроциркуляции вызывают гиперпигментацию и сухость кожных покровов, сильный зуд и появление экземы.
Согласно МКБ-11 (международной классификации болезней 11-го пересмотра), выделяют 7 классов патологии.
0 – бессимптомное течение с жалобами на дискомфорт в виде повышенной утомляемости и тяжести в ногах;
1 – появление сосудистых сеток и звездочек;
2 – визуально определяемое расширение вен;
3 – характеризуется умеренно выраженными отеками ног, пропадающими после непродолжительного отдыха с поднятыми вверх конечностями;
4 – кожные покровы ног становятся сухими, и на них появляются пигментированные участки;
5 – появляются трофические язвы (или имеются рубцы от заживших);
6 – единичные или множественные долго незаживающие язвы.
План лечения варикоза ног определяется согласно стадии процесса.
Важно: Основная часть больных с варикозным расширением вен — это люди от 40 лет, но и в более молодом возрасте от этой патологии никто не застрахован.
Симптомы варикоза
При варикозном расширении вен нижних конечностей появляются характерные клинические признаки, позволяющие провести дифференциальную диагностику.
Симптомы варикоза:
- периферические отеки (ноги обычно отекают к концу дня);
- чувство тяжести в ногах;
- периодическое онемение (парестезия) ног;
- судороги (чаще всего — в икроножных мышцах);
- болевой синдром (ноющие боли, усиливающиеся к вечеру);
- отчетливый сосудистый рисунок;
- заметные расширения, изгибы, уплотнения вен и выпирание сосудов под кожей;
- бледный оттенок кожи.
Обратите внимание: Для варикоза типично появление множественных телеангиэктазий (паутинообразных сосудистых звездочек) красного или синего цвета.
На ранних стадиях (до формирования узлов) заболевание протекает практически бессимптомно. Пациенты могут жаловаться на быструю утомляемость при ходьбе и долгом стоянии, а также тяжесть в проекции икроножных мышц.
При субкомпенсированном процессе в средней трети бедра и на голенях видны телеангиэктазии и возможна болезненность по ходу пораженных вен. Больные жалуются на парестезию (онемение, покалывание или «мурашки» на коже), отечность в области голеностопного сустава и ноющие боли после нагрузки. Привычная обувь становится тесна, а ночью возможны судороги.
Декомпенсированная стадия характеризуется хорошо заметными и тугими на ощупь деформированными венами, выступающими над кожей. Кожные покровы могут темнеть, приобретать мраморность или синюшный оттенок. На фоне нарушения микроциркуляции ухудшается пототделение на пораженной конечности, т. е. появляется ангидроз. Кожа трескается и сильно чешется. На месте особенно крупных трещин появляются изъязвления.
Осложнения
В отсутствие своевременной комплексной терапии шишки на венах ноги могут приводить к серьезным осложнениями.
К наиболее опасным из них относятся:
- трофические язвы;
- тромбофлебит;
- венозные кровотечения.
Трофические язвы появляются вследствие нарушения кровообращения на определенном участке ноги. Как следствие снижаются трофика (питание) и оксигенация (насыщение кислородом) мягких тканей. Шишка при этом болит и нестерпимо чешется. Появляется долго незаживающий дефект кожи в виде мокнущей раны. Локализуются трофические язвы преимущественно на внутренней поверхности голени. Дефекты нередко становятся «входными воротами» для патогенной микрофлоры бактериальной или грибковой природы. Попадание инфекционных агентов в системный кровоток может вызвать септические осложнения, при которых не исключен летальный исход. С точки зрения флебологов, трофические язвы — это признак перехода болезни в самую запущенную и трудноизлечимую третью стадию.
В месте образования изгиба и расширения венозного сосуда часто развивается тромбофлебит, т. е. образуется кровяной сгусток — тромб. Он прикреплен к стенке сосуда, но при отрыве может закупорить магистральный сосуд. Как следствие возможны инсульт, инфаркт миокарда и остановка сердца. Тромбоз с закупоркой легочной артерии приводит к отеку легких и остановке дыхания в течение нескольких минут.
Растяжение и удлинение вены неизбежно приводит к истончению сосудистых стенок, что грозит массивным кровотечением. Опасная для жизни потеря крови может произойти даже при небольшой травме, неопасной для человека со здоровыми сосудами.
Диагностика
Для постановки диагноза и разработке программы лечения врач-флеболог в первую очередь собирает подробный анамнез, в т. ч. семейный. Он уточняет, как давно появились шишки на венах, не было ли таких проблем у родителей, и на что кроме эстетического недостатка жалуется пациент сейчас.
Затем врач осматривает нижние конечности и направляет подопечного на лабораторные анализы и аппаратную диагностику. Пациенту нужно сдать общеклинический и биохимический анализы крови, пройти флебографию, сонографию (УЗИ) и ультразвуковую допплерографию (дуплексное сканирование, УЗДГ) для исследования тока крови в больной ноге. При дуплексном сканировании диагност оценивает диаметр сосудов, степень деформации клапанов, признаки и локализацию воспалительных изменений.
Для определения состоятельности мышечно-венозной помпы используются функциональные пробы — пальцевая волна, натуживание и кашлевой толчок.
Флебография — это один из наиболее информативных методов. Она представляет собой обычное рентгенологическое исследование или компьютерную томографию с интравенозным введением контраста.
КТ и МРТ применяются в сложных случаях, когда данные флебографии и ультразвукового сканирования неоднозначны.
После объективной оценки результатов исследований специалист-флеболог определяет оптимальную схему лечения. Если шишки хорошо заметны, а УЗДГ показывает нарушение тока крови, то скорее всего уже развилась вторая стадия. Больному будут предложены как консервативные методы лечения, так и оперативное вмешательство для радикального решения проблемы.
Варикоз от других патологий вен можно отличить по наличию сосудистых звездочек, выступающим, извилистым и утолщенным сосудам. Схожие признаки диагностируются и при иных патологиях, но расширение вен будет гораздо менее выраженным.
При тромбофлебите воспаление участка сосуда имеет форму красного жгута болезненного при пальпации. Пациента беспокоит колющая и распирающая боль в зоне воспаления. Кожа на проблемном участке гиперемированная и горячая на ощупь.
При ХВН (хронической венозной недостаточности) вены могут не выпирать, но кожа в проекции больных сосудов становится плотной и приобретает коричневатый оттенок. Боль имеет тянущий характер и усиливается при физической нагрузке на больную ногу. Кожа может приобретать фиолетовый цвет. Определяется атрофия тканей, а на коже появляются гнойники, пузырьки и чешуйки (экзема).
В ходе диагностики врачу нужно дифференцировать шишки при варикозе, фурункулы и гигромы. Фурункулы — это болезненные при пальпации уплотнения, появившиеся при гнойном воспалении волосяных луковиц. Гигромами называют небольшие доброкачественные новообразования, обусловленные скоплениями вязкой субстанции — синовиальной жидкости суставов. Эти опухоли могут самопроизвольно исчезать и появляться вновь.
При давно сформировавшихся узелках может потребоваться малоинвазивное хирургическое вмешательство — лазерная коагуляция сосудов или склеротерапия.
Лечение варикоза
Обратите внимание: По мнению экспертов к флебологу нужно обратиться сразу после появления тяжести в ногах и вечерних отеков. На ранних этапах развития варикоза эффективны малотравматичные операции, у которых очень короткий список противопоказаний.
Фармакотерапия
Консервативное лечение предполагает лекарственную терапию с назначением венотоников (флеботоников) для повышения эластичности сосудистых стенок и тонуса сосудов. Назначается только один препарат из этой клинико-фармакологической группы. Два и более не дадут большего терапевтического эффекта, но увеличат риск побочных эффектов.
Флеботоники на основе диосмина и гесперидина:
- Флебодиа 600;
- Детралекс;
- Венарус;
- Веналек.
Венотоники и стимуляторы оттока лимфы на основе троксерутина:
- Троксевазин;
- Троксевазин гель.
Венотонизирующие и противоотечные средства с эсцином:
- Эскузан;
- Эскузан раствор.
Параллельно используются фармакологические средства для предупреждения тромбообразования (антикогулянты). Для наружного применения показаны гели и мази, улучшающие реологические свойства (текучесть) крови.
В рамках терапии шишек на венах пациентам рекомендовано ношение специального компрессионного белья, а также изменение образа жизни, отказ от вредных привычек и при необходимости смена работы.
Консервативные меры помогают лишь замедлить развитие патологического процесса. Гарантированное клинического выздоровления можно добиться только радикальными методами, т. е. оперативным вмешательством.
Хирургическое лечение
На сегодняшний день золотым стандартом радикального лечения варикозной болезни являются эндовенозные и малоивазивные операции. Они блокируют кровоток в патологически измененных участках вен, что способствует купированию симптоматики и восстановлению эстетики нижних конечностей.
Наиболее эффективные радикальные способы лечения варикоза — это склеротерапия, радиочастотная катетерная абляция или клеевая абляция, а также эндовенозная лазерная коагуляция (ЭВЛК).
Курсовая склеротерапия — это введение склерозирующих составов в просвет измененных вен. Вмешательство не требует анестезии, поскольку не сопряжена с болезненными ощущениями. Биологически активные растворы вводятся посредством тончайших игл. Манипуляции занимают около получаса. Пациенту нужно от 3-4 до 10 процедур в зависимости от количества проблемных сосудов.
Радиочастотная абляция — это введение в просвет вены радиочастотного зонда. Устройство оказывает температурное воздействие на сосудистые стенки, в результате чего закрывается просвет и останавливается кровоток. Клеевая абляция предполагает интравенозного введение фармакологического препарата, напоминающего клей. Местная анестезия не требуется.
Лазерная коагуляция — это сваривание стенок сосуда когерентным узконаправленным электромагнитным излучением. Процедура проводится через проколы кожи, требует местного обезболивания и занимает всего от 45 до 60 минут. После этой операции пациент может через 2-3 часа вернуться домой. При строгом соблюдении правил коагуляция дает моментальный эффект.
Преимуществом малоинвазивных методик является возможность их проведения в амбулаторных условиях и отсутствие шрамов после манипуляций.
В некоторых случаях применяется и традиционное механическое удаление патологически измененных сосудов, но при этой радикальной методике больному нужно остаться в стационаре как минимум на 1 неделю.
В ведущих клиниках Российской Федерации практикуется лазерная терапия с использованием системы Excel V. Она является отличным дополнением лазерной коагуляции и склеротерапии. Процедуры предполагают устранение мелких кровеносных сосудов с помощью неодимового лазера Cutera. Они проводятся спустя месяц после основной операции, а курс включает от 2 до 5 сеансов.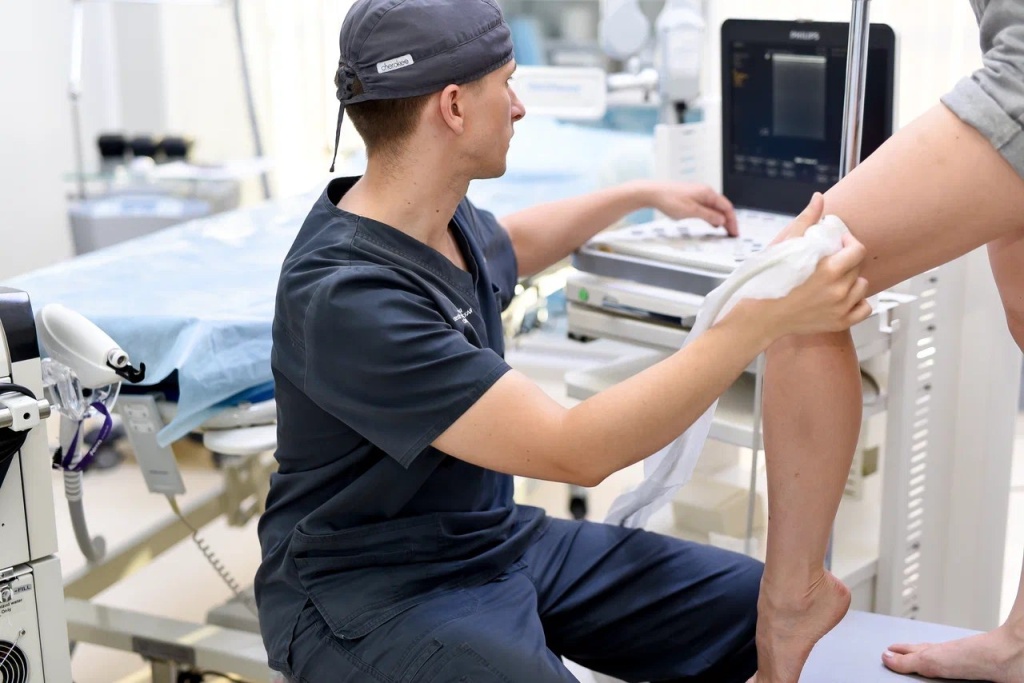
После операции проводится консервативная дополнительная терапия, направленная на предупреждения рецидивов. При варикозе полезно носить компрессионный трикотаж, степень компрессии которого определяется врачом с учетом стадии болезни и клинической картины. Пациенту могут порекомендовать колготки, чулки или гольфы, которые нужно надевать перед длительными пешими прогулками или иными нагрузками на ноги.
Профилактика
Основными мерами предотвращению варикозной болезни являются рациональное питание, регулярные и дозированные физические нагрузки, отказ от курения и алкоголя, профилактика длительных приступов кашля и запоров, а также поддержание оптимальной массы тела.
Появление шишек на венах — не повод паниковать. Современные методы лечения варикоза эффективны и вполне доступны. Малоинвазивные процедуры помогают решить проблему в течение нескольких дней, вернув здоровье и красоту ногам.
